Informações para pacientes, familiares e cuidadores
1. O que é a cirurgia de Estimulação Cerebral Profunda?
A Estimulação Cerebral Profunda é uma cirurgia que tem como objetivo melhorar os sintomas da doença de Parkinson. Ela consiste na colocação de eletrodos em uma pequena região do cérebro, que faz parte do circuito cerebral afetada pela doença.
Na maioria dos casos, o eletrodo é colocado no núcleo subtalâmico dos dois lados do cérebro. O núcleo subtalâmico é uma pequena estrutura localizada na região central do cérebro. Esse núcleo é responsável por grande parte da nossa movimentação, em especial pela velocidade e a precisão dos movimentos, além de agir também em movimentos automáticos como andar, falar e escrever. Cada lado do cérebro tem um núcleo subtalâmico: o núcleo do lado direito controla o lado esquerdo do corpo, enquanto o núcleo do lado esquerdo controla o lado direito do corpo.
O núcleo subtalâmico é influenciado pela dopamina. A dopamina é um neurotransmissor, ou seja, uma molécula que atua na comunicação entre as células do cérebro, os neurônios. Na doença de Parkinson, há uma perda progressiva da produção de dopamina, o que prejudica a função de várias regiões do cérebro (inclusive so núcleo subtalâmico), levando ao surgimento dos vários sintomas clássicos da doença. Desta maneira, a estimulação do núcleo subtalâmico através de pequenos impulsos elétricos tem como objetivo reestabelecer o funcionamento adequado dessa pequena região cerebral, aliviando ]os sintomas da doença.
Para saber mais sobre quais são os sintomas da doença de Parkinson, clique aqui.
2. Do que é composto o sistema de Estimulação Cerebral Profunda?
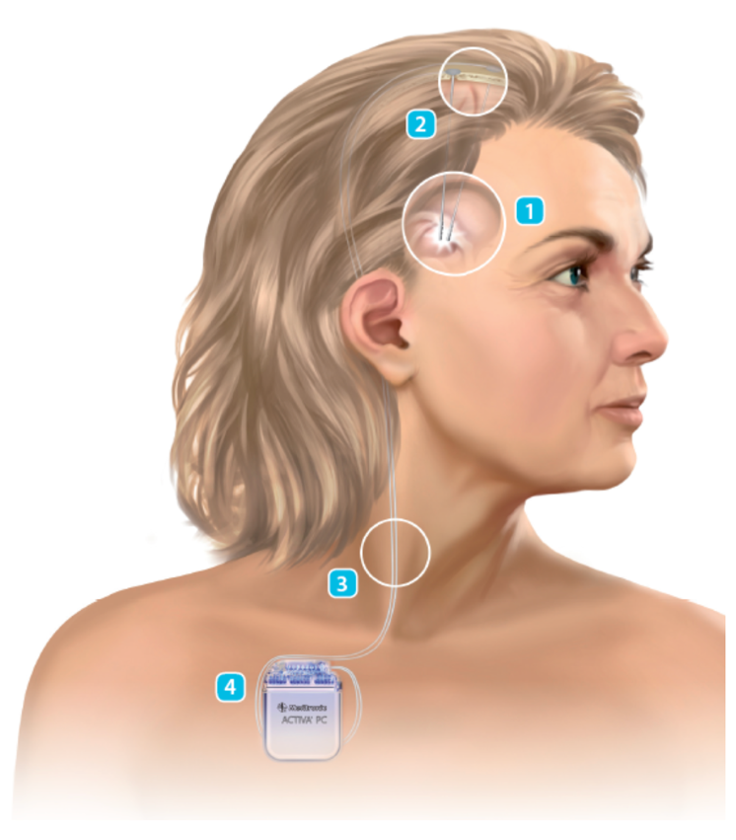
O sistema de Estimulação Cerebral Profunda é composto por 3 partes principais:
1) o eletrodo de estimulação, que fica no interior do cérebro e é responsável por estimular o alvo determinado (núcleo subtalâmico, na maioria dos casos de doença de Parkinson); Representado pelos números 1 e 2 na figura abaixo.
2) o cabo de conexão, que conecta o eletrodo de estimulação à bateria, e se localiza embaixo da pele. Representado pelo número 3 na figura abaixo.
3) a bateria que gera a energia para todo o sistema, funcionando como um marcapasso. Fica embaixo da pele, geralmente na região do peito. Representado pelo número 4 na figura.
Fonte: Medtronic
3. Quem são os pacientes que podem se beneficiar da cirurgia de Estimulação Cerebral Profunda?
Para serem candidatos à cirurgia, os pacientes com doença de Parkinson precisam ter pelo menos uma das três possíveis indicações abaixo:
1. Flutuações motoras: Pacientes que apresentam muitos períodos em “OFF” ao longo do dia, mesmo após o ajuste correto das medicações para doença de Parkinson. Períodos em “OFF” são períodos em que os pacientes estão rígidos, com importante limitação e lentidão dos movimentos, dificultando as atividades do dia-a-dia. Na prática, sintomas que melhoram após tomar levodopa são sintomas de “OFF”. Outro tipo de flutuação motora são as discinesias. Discinesias são movimentos involuntários semelhantes a uma dança, que aparecem, geralmente, no ápice do efeito da levodopa, e que podem causar uma piora na qualidade de vida.
2. Tremor refratário. Pacientes com tremor importante, que se mantém mesmo em uso de medicações adequadas, e que compromete as atividades diárias.
3. Intolerância medicamentosa. Alguns pacientes tem efeitos colaterais graves com muitas das medicações usadas para tratar os sintomas de doença de Parkinson, ficando com o tratamento muito limitado. Essa é a indicação mais rara da cirurgia.
Importante lembrar que o tratamento principal da doença de Parkinson ainda é composto por medicações e reabilitação. A cirurgia tem como objetivo, em casos específicos, melhorar os sintomas, mas sempre em conjunto das medicações e da reabilitação.
4. Como é o processo para indicação da cirurgia?
Existem critérios bem específicos para se indicar a cirurgia de Estimulação Cerebral Profunda, e esses devem ser discutidos caso a caso. O paciente deve ser, primeiro, avaliado por Neurologista especialista em Distúrbios do Movimento e, depois, por neuropsicólogo e por Neurocirurgião funcional.
Além possuir pelo menos uma das três indicações faladas no item anterior, o paciente deve apresentar, obrigatoriamente, todos os 5 pré-requisitos:
- Diagnóstico de doença de Parkinson: apesar de parecer óbvio, esse ponto é fundamental. Existem algumas doenças que também causam parkinsonismo (combinação entre lentidão de movimentos com rigidez e/ou tremor de repouso) e que podem ser confundidas com a doença de Parkinson, como a Atrofia de Múltiplos Sistemas, a Paralisia Supranuclear Progressiva, a Demência por Corpos de Lewy, a Síndrome Corticobasal, entre outras. Essas outras doenças não melhoram com a cirurgia de Estimulação Cerebral Profunda.
- Pelo menos 4 anos do início dos sintomas motores (lentidão de movimentos, rigidez e/ou tremor de repouso): isso também nos ajuda a evitar diagnósticos errados de doença de Parkinson
- Boa resposta no Teste de Sobrecarga à Levodopa. Esse teste é feito pelo Neurologista Especialista em Distúrbios do Movimento, e é fundamental, pois sabemos que uma boa resposta à levodopa está diretamente associada a uma boa resposta à cirurgia.
Durante o Teste de Levodopa, o paciente é avaliado em duas situações:
i) sem os efeitos das medicações parkinsonianas nas últimas 12 horas, ou seja, em “OFF”
ii) sob o efeito da levodopa – ele recebe uma dose dispersível da levodopa – ou seja, em “ON”
- Ausência de alterações cognitivas (“de memória”) ou psiquiátricas descompensadas. Isso é visto durante o teste neuropsicológico, com aplicações de escalas específicas, feito por neuropsicólogo.
- Condições sociais de acompanhamento. A cirurgia, por si só, não é capaz de melhorar os sintomas da doença de forma perene. Para isso, o aparelho de Estimulação Cerebral Profunda precisa ser ajustado regularmente, e por toda a vida, pelo Neurologista Especialista em Distúrbios do Movimento. Portanto, após a cirurgia, o paciente precisa ter condições de fazer consultas regulares para manter o benefício.
Portanto, além de apresentar as indicações clássicas para cirurgia de Estimulação Cerebral Profunda, todos os pacientes devem realizar antes da cirurgia o Teste de Levodopa e o Teste Neuropsicológico.
5. Quais os tipos de eletrodos e de baterias existentes?
Os aparelhos de Estimulação Cerebral Profunda evoluíram muito nas últimas décadas, tanto os eletrodos que ficam dentro do crânio como a bateria que fica na região do tórax.
Em relação aos eletrodos, hoje temos dois tipos principais: os eletrodos anelares e os eletrodos direcionais.
- Nos eletrodos anelares, a corrente elétrica sai do eletrodo em todas as direções.
- Já nos eletrodos direcionais, existem três direções possíveis em que conseguimos manipular a corrente elétrica. Eletrodos direcionais permitem, em muitos casos, uma estimulação mais precisa, principalmente evitando efeitos colaterais.
Quanto à bateria, temos atualmente dois tipos principais: as baterias recarregáveis e as não-recarregáveis.
- As baterias não-recarregáveis têm, em média, um tamanho maior. Após a cirurgia, não é necessário nenhum cuidado especial com esse tipo de bateria por parte do paciente. Todavia, após cerca de 5 anos (tempo extremamente variável de acordo com a quantidade de energia utilizada), essa bateria precisa ser trocada. A troca de bateria é relativamente simples, feita com anestesia local. Neste momento, não é feita nenhuma incisão (corte) novo na cabeça do paciente, apenas na pele do tórax, onde está a bateria.
- As baterias recarregáveis têm, em média, um tamanho menor. Após a cirurgia, o paciente deverá fazer o carregamento periódico da bateria, como fazemos em aparelho celulares, por exemplo. Esse carregamento é feito de forma sem fio (portanto, não precisa de cortes ou furos na pele do paciente). É necessário encostar um aparelho na pele em cima da bateria e ficar por algum tempo com esse aparelho encostado. O paciente pode fazer outras atividades enquanto isso. A frequência de carregamento é muito variável e depende da quantidade de energia utilizada. Em média, é necessário recarregar a bateria a cada 7 dias. A duração desse tipo de bateria é muito maior, sendo necessária a troca, em média, após cerca de 20 anos.
É importante que o paciente, o Neurologista especialista em Distúrbios do Movimento e o Neurocirurgião funcional decidam, juntos, quais componentes da Estimulação Cerebral Profunda são mais indicados para cada caso. A decisão é tanto individualizada, quanto compartilhada.
6. O que melhora após a cirurgia de Estimulação Cerebral Profunda na doença de Parkinson?
A Estimulação Cerebral Profunda tem como principal objetivo melhorar a qualidade de vida do paciente. Não há cura da doença de Parkinson após a cirurgia. Em geral, há melhora dos 3 sintomas clássicos da doença: o tremor de repouso, a rigidez, e a lentidão dos movimentos. A porcentagem de melhora varia caso a caso, e, na maioria dos estudos na literatura médica, gira em torno de 50 a 70%. A cirurgia também apresenta resultados positivos sobre as discinesias (movimento involuntário que parece uma dança) e sobre as flutuações/ oscilações desses sintomas motores ao longo do dia.
Os efeitos benéficos da cirurgia duram vários anos. Entretanto, devido ao caráter evolutivo da doença de Parkinson, a eficácia pode reduzir com a progressão da doença. Segundo estudos, a “queda de eficácia” é mais relacionada ao surgimento de sintomas resistentes à medicação (por causa da evolução da doença) do que à real perda de efeito da Estimulação Cerebral Profunda.
Como regra, a cirurgia melhora os sintomas que a levodopa também melhora, porém de forma mais constante e previsível. Sendo assim, alguns sintomas como desequilíbrio, quedas e alterações da fala que não melhoram no período “ON” (sob efeito da levodopa), não melhoram com a cirurgia, e podem até piorar. Novamente, a discussão caso a caso,quando o paciente tem esses sintomas, deve ser feita com o médico Neurologista especialista em Distúrbios do Movimento.
Outros sintomas presentes na doença de Parkinson, como depressão, ansiedade, dor e alterações do sono podem também melhorar, mas nunca devem ser o motivo principal da indicação cirúrgica.
A Estimulação Cerebral Profunda tem como objetivo melhorar o tremor, a rigidez, a lentidão dos movimentos, as discinesias e as flutuações motoras ao longo do dia. Quando as principais queixas do paciente são quedas, desequilíbrio, dificuldade na fala e esquecimentos, principalmente se esses sintomas não melhoram com levodopa, a cirurgia não deve ser considerada.
7. Como é feita a cirurgia?
Para realização da cirurgia, o paciente, em média, permanece internado por cerca de 2 a 4 dias. No dia da cirurgia, é colocado o aparelho de estereotaxia, que é um halo ao redor da cabeça que ajudará o neurocirurgião a manter a cabeça estável durante todo o procedimento. Após, é realizado um exame de tomografia do crânio.
No centro cirúrgico, é cortada parte do cabelo e é feita uma limpeza detalhada do local da cirurgia, para evitar infecção. A cirurgia em si – colocação dos eletrodos dos dois lados do cérebro – é realizada com o paciente acordado. Apesar disso, por causa da anestesia, o paciente não sente dor. Esse processo é fundamental, pois é necessário que o médico Neurologista especialista em Distúrbios do Movimento avalie os sintomas parkinsonianos durante a cirurgia para garantir que os eletrodos fiquem no local correto. Durante esse processo, o neurologista orientará o paciente a fazer movimentos com as mãos, deixar os membros soltos, falar e mover os olhos. Em média, o tempo total da cirurgia é cerca de 3 horas, mas isso pode variar.
Após colocados os eletrodos, o paciente é colocado para dormir, e a bateria que alimenta os eletrodos é implantada em um dos lados da região peito, como um marca-passo cardíaco. Os cabos de conexão entre a bateria e os eletrodos são inseridas por baixo da pele com um trajeto por trás da orelha e parte lateral do pescoço, sem prejuízos estéticos.
Após a cirurgia, o paciente permanece, em média, cerca de 2 dias internado para observação e administração de antibióticos, recebendo alta a seguir.
Durante a introdução dos eletrodos o paciente permanece acordado. Isso permite que os sintomas parkinsonianos sejam melhores avaliados, o que auxilia na colocação precisa do eletrodo.
8. Quais os riscos da cirurgia de Estimulação Cerebral Profunda?
Apesar de já ser feita há mais de 30 anos, em alguns casos, podem ocorrer complicações na cirurgia de Estimulação Cerebral Profunda.
Efeitos colaterais e riscos potenciais
- Muitos pacientes queixam-se de desconforto relacionado à fixação dos pinos (sob anestesia local) do aparelho estereotáctico) à cabeça. É um desconforto local, sem gravidade, e auto-limitado.
- Há um risco de 5% de infecção de couro cabeludo ou pele nos locais de manipulação cirúrgica. A chance de infecção e das membranas de envolvem o cérebro (meningites não contagiosas) é menor (cerca de 1%). Tais infecções são potencialmente tratáveis com antibióticos, mas sua ocorrência pode prolongar a internação.
- Como toda cirurgia na qual há anestesia, existe a possibilidade de complicação durante a anestesia local ou geral, como alergias não conhecidas ou reações imprevisíveis aos anestésicos de uso rotineiro.
- Em raros casos, podem acontecer disfunções neurológicas temporárias, como perda de força em um lado do corpo, alterações da fala, confusão mental e desorientação no tempo e espaço. Essas alterações geralmente melhoram sozinhas com o passar dos dias.
- lnchaço na face ou na testa relacionados à fixação do aparelho estereotáctico (halo) é comum (90% dos casos), mas melhora sozinho.
- Existe um risco baixo (0,9 a 2%) de hemorragia cerebral. Esse risco compreende tanto as hemorragias pequenas que não causam nenhum sintoma, como as maiores, que podem causar prejuízo parcial ou total de funções cerebrais como movimentação, fala e movimento dos olhos.
- O risco de morte relacionados a procedimentos similares é de 0,5%.
A cirurgia de Estimulação Cerebral Profunda não é isenta de riscos. Claro que a chance de problemas diminui quanto mais experiência os médicos envolvidos têm. Em cada caso, a cirurgia deve ser discutida detalhadamente, pesando-se os riscos e os benefícios, com o paciente, a família, e a equipe médica.
9. Cuidados e recomendações após a cirurgia
Cerca de 4 semanas após a cirurgia, o médico Neurologista especialista em Distúrbios do Movimento liga o aparelho de Estimulação Cerebral Profunda. Isso é feito usando um aparelho que é encostado em cima do local no qual foi implantada a bateria do paciente (geralmente embaixo da pele da região do peito). O aparelho programador se conecta de forma sem fio à bateria, e isso permite a regulagem do aparelho.
Não existe melhora após a cirurgia de Estimulação Cerebral Profunda sem a regulagem correta do aparelho, e isso precisa ser feito corretamente e frequentemente por Neurologista especialista em Distúrbios do Movimento.
Encontrar a programação ideal para cada paciente é um processo lento e meticuloso. Para isso, o paciente precisa ir várias vezes em consulta médica. Nos primeiros meses após a cirurgia, isso é mais frequente (cerca de 1x/mês). Com o passar do tempo, é possível espaçar mais as consultas. Todavia, o paciente sempre precisará fazer ajustes no aparelho para manter o melhor efeito possível ao longo da vida.
Em cada consulta, são feitos testes clínicos e ajuste do aparelho, com o objetivo de aliviar os sintomas. Ao mesmo tempo, são feitos ajustes nas medicações para doença de Parkinson. Em média, caso o alvo do implante da Estimulação Cerebral Profunda tenha sido o Núcleo Subtalâmico (alvo mais comum para doença de Parkinson), é esperada uma diminuição de 50% de todas as medicações para Parkinson 1 ano após a cirurgia. É importante frisar que essa diminuição é lenta e gradual ao longo desse ano, e, claro, varia muito de paciente para paciente. Diminuições abruptas nas medicações podem causar problemas graves e não devem ser feitas. Outro ponto importante é que, embora haja essa diminuição das medicações, os pacientes continuam tomando remédios após a cirurgia, e, conforme a doença avança (com anos e décadas), esses remédios podem ser lentamente aumentados, caso haja necessidade.
A bateria do neuroestimulador, quando for não recarregável, tem duração média de 5 anos (podendo ser mais ou menos a depender da quantidade de energia que precisamos usar para melhorar os sintomas). O Neurologista Especialista em Distúrbios do Movimento checa, em toda consulta, como está a bateria. Quando próxima do fim, deve ser agendada a cirurgia de troca. Nessa cirurgia, apenas a bateria é trocada. Portanto, é uma cirurgia em que só a pele da região do peito é manipulada, com anestesia local. No caso de baterias recarregáveis, a duração é bem maior (cerca de 20 anos), Alguns aparelhos são recarregáveis, e nesses casos o paciente recebe orientações de como recarregar a sua bateria em sua casa.
10. Convivendo com a Estimulação Cerebral Profunda
Procedimentos que podem ser feitos após a cirurgia:
- Uso de aparelhos elétricos (micro-ondas, celular, computador) – Cortar o cabelo (após cicatrização)
- Dirigir
- Utilizar transporte público
- Esportes (natação, fisioterapia, caminhada)
- Exames médicos (ecografia, radiografia, mamografia, tomografia). Os aparelhos mais modernos de Estimulação Cerebral Profunda permitem, também, a realização de Ressonância Magnética (necessário programação adequada antes)
Procedimentos que podem ser feitos após a cirurgia com cautela:
- Manipular aparelhos com imãs
- Passar em portas magnéticas de lojas
- Esportes com contato – usar proteção
- Andar de bicicleta – usar capacete
- Ressonância magnética (apenas com orientação da equipe)
Procedimentos que não podem ser feitos após a cirurgia:
- Passar em portas magnéticas mais “potentes”, como em aeroportos e bancos –
- Soldagem
- Bronzeamento artificial
- Esportes com muito contato
- Mergulho profundo
- Bisturi elétrico monopolar próximo a região do neuroestimulador
Após a cirurgia o paciente deve fazer visitas periódicas ao neurologista, principalmente nos primeiros 3 a 6 meses. Embora, geralmente, ocorra redução parcial das medicações após a cirurgia, o tratamento medicamentoso sempre continuará a ser feito e ajustado.
Fontes: Serviço de Distúrbios de Movimento do Hospital das Clínicas da USP; International Parkinson’s Disease and Movement Disorder Society